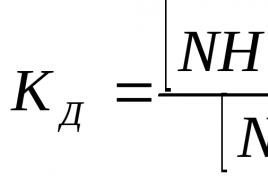Video: paliatívna starostlivosť v „Škole zdravia. Sociálna organizácia paliatívnej starostlivosti.
Paliatívna medicína pomáha ľuďom, ktorých choroby sa nedajú vyliečiť, s cieľom zmierniť ich utrpenie a poskytnúť im podporu v ťažkých časoch.
Na čo slúži paliatívna medicína?
Pomoc ľuďom trpiacim na:
■ HIV infekcia.
■ Progresívne neurologické choroby.
■ Ostatné život ohrozujúce choroby.
Holistický prístup k problému:
■ Fyzické aspekty.
■ Psychologické aspekty.
■ Sociálne aspekty.
■ Duchovné aspekty.
Paliatívna medicína pomáha nielen zomierajúcim, ale aj živým.
Paliatívna medicína existuje spolu s inými programami a v rámci iných programov.
Paliatívna medicína nepozná slová „nič viac nemôžeme urobiť“.
Kapitola 1: Čo je paliatívna medicína?
Definícia paliatívnej medicíny WHO
Paliatívna medicína je prístup k zlepšeniu kvality života pacientov a ich rodín, ktorí čelia život ohrozujúcim chorobám, predchádzaním a zmierňovaním utrpenia prostredníctvom včasného odhalenia, presného vyhodnotenia a liečby bolesti a iných fyzických, psychických, psychosociálnych a duchovných problémov.
znak. http://www.who.int/cancer/paNiative/definition
Čo je to paliatívna medicína?
Čo urobíme, keď sa chorým nebude lepšie? Po celom svete, dokonca aj v krajinách s veľkým počtom zdravotníckych pracovníkov, dostatkom liekov a najmodernejším vybavením, existujú pacienti, ktorí sa nedajú vyliečiť. Existuje nejaký spôsob, ako týmto ľuďom pomôcť? Odpoveď na túto otázku je, čo paliatívna medicína hľadá. Svetová zdravotnícka organizácia (WHO) sformulovala definíciu paliatívnej medicíny (pozri nižšie). Toto môže byť pre mnohých z nás nový výraz, ale jednoducho to znamená starostlivosť o ľudí s terminálnymi chorobami, zmiernenie ich utrpenia a podpora v ťažkých časoch. Väčšina z nás zdravotníckych pracovníkov prejavuje toto znepokojenie v práci i v každodennom živote, ale nevie, ako sa vyrovnať s mnohými problémami, a preto sa cíti bezmocná a znechutená. Táto príručka bola vyvinutá, aby pomohla zefektívniť našu starostlivosť tým, že sa bude učiť jednoduché zručnosti a zhromažďovať základné informácie, ktoré by sme mohli využiť v prospech pacientov s nevyliečiteľnými chorobami.
Prečo potrebujeme paliatívnu medicínu?
Moderná medicína sa zameriava predovšetkým na liečbu chorôb pomocou liekov, chirurgických zákrokov a iných spôsobov liečby. Keď sme si uvedomili, že prevencia je účinnejšia ako liečba, začali sme prijímať opatrenia na ochranu verejného zdravia, očkovania a zdravotnej výchovy. Väčšina zdravotníckych služieb je navrhnutá na liečbu a prevenciu chorôb. Počas práce v týchto službách však veľa z nás zistilo, že existuje vážna potreba, ktorú prehliadame, a to neustála starostlivosť o tých, ktorí sa nedokážu zotaviť.
Potreba paliatívnej medicíny je obrovská
■ V roku 2007 zomrelo na rakovinu viac ako 7 miliónov ľudí. 1.
■ V roku 2007 zomreli na AIDS dva milióny ľudí. 2.
■ Viac ako 70% pacientov s rakovinou alebo AIDS má silné bolesti. 3.
■ Tridsaťtri miliónov ľudí na celom svete momentálne žije s HIV.
■ Odhaduje sa, že základná paliatívna medicína môže pomôcť 100 miliónom ľudí na celom svete. 4.
Rozvoj paliatívnej medicíny a moderného hospicového hnutia sa začal v Anglicku v 60. rokoch starostlivosti o onkologických pacientov. Potreba paliatívnej starostlivosti je však v prostredí s obmedzenými zdrojmi ešte väčšia, pretože vyliečenie nie je často možné kvôli neskorým návštevám lekára a obmedzeným možnostiam liečby. Epidémia HIV upozornila na potrebu paliatívnej medicíny. Aj keď je k dispozícii antiretrovírusová terapia (ART), pacienti stále trpia závažnými príznakmi. Vedomie, že existuje veľa chorých ľudí, ktorým nemôžu pomôcť, môže byť pre zdravotníckych pracovníkov demoralizujúce.
Paliatívna medicína prospieva ľuďom rôzne choroby... Môže pomôcť každému pacientovi s život ohrozujúcou chorobou - mladým i starým, bohatým aj chudobným, v nemocnici alebo doma.
1. Americká rakovinová spoločnosť (ACS). Globálne fakty a čísla o rakovine 2007. Atlanta: ACS; 2007.
2. UNAIDS / Svetová zdravotnícka organizácia (WHO). Aktualizácia epidémie AIDS. Ženeva: UNAIDS / WHO; Decembra 2007.
3. Národné asociácie hospicových a paliatívnych služieb "2. globálny summit. 2005. Kórejské vyhlásenie o hospicovej a paliatívnej starostlivosti. Dostupné z: http://www.worldday.org/documents/Korea_Declaration.doc.
4. StjernswArd J a Clark D. Paliatívna medicína - globálna perspektíva. V dokumentoch Doyle D, Hanks G, Cherny N a Calman K (red.). Oxfordská učebnica paliatívnej medicíny (3. vydanie). Oxford: Oxford University Press; 2004.
Paliatívna medicína môže
pomoc s:
■ HIV infekcia.
■ Závažné zlyhanie obličiek alebo srdca.
■ Terminálne štádium pľúcnej choroby.
■ Progresívne neurologické choroby.
■ Ostatné život ohrozujúce choroby.
Celostný prístup zahŕňa zameranie na štyri skupiny problémov:
■ Fyzické - Príznaky (sťažnosti na nepríjemné pocity), ako sú bolesť, kašeľ, únava, horúčka.
■ Psychologické - úzkosť, strach, smútok, hnev.
■ Sociálne - rodinné potreby, strava, práca, bývanie a problémy vo vzťahoch.
■ Duchovné - otázky o zmysle života a smrti, potrebe mieru (harmónia a harmónia).
Čo je špeciálne na paliatívnej medicíne?
Zdravotnícki pracovníci sa zvyčajne zameriavajú na fyzické problémy - choroby a liečbu -, zatiaľ čo paliatívna medicína uznáva, že človek nie je iba telo. Náš intelekt, náš vkus, naše zmysly sú súčasťou našej osobnosti, rovnako ako rodina a komunity, do ktorých patríme. Preto ťažkosti, s ktorými sa pacient a jeho rodina stretávajú, nie sú len fyzické, ale možno aj psychologické, sociálne a duchovné problémy. Niekedy ťažkosti v jednej oblasti môžu zhoršiť ďalšie problémy (napríklad bolesť je často horšia, keď je pacient úzkostlivý alebo depresívny). Len tým, že sa budeme venovať všetkým zložkám osobnosti, môžeme človeku pomôcť. Inými slovami, prichádza o celostnej pomoci.
Predstavte si mladú ženu, matku troch detí. Žije v provinčnom meste. Jej manžel zomrel pred šiestimi mesiacmi a susedia tvrdia, že mal AIDS. A teraz ochorie, chudne a bojí sa, že aj ona môže zomrieť. Nedávno sa u nej objavil ulcerovaný opuch nohy, ktorý ju zbavuje spánku. V niektoré dni ledva vstáva z postele, aby sa mohla starať o deti, a rodičia žijú ďaleko od nej, na dedine. Prenajímateľ požaduje nájom, ale príjem rodiny sa od smrti prepadol.
Susedia šepkajú, že jej rodina je poškodená (prekliatie), a ona si začne myslieť, že to tak asi je - koniec koncov sa modlila k Bohu, aby jej pomohol, ale nebolo pomoci.
Čo by si myslel, keby si bola touto ženou?
Môžeme predpokladať, že choroba nie je zďaleka jediným problémom. Asi jej najviac záleží na tom, ako nakŕmiť svoju rodinu alebo čo sa stane s deťmi, ak zomrie. Chýbajú jej finančné zdroje, je izolovaná a cíti, že ju Boh opustil. Paliatívna medicína nie je len o chorobe. Upozorňuje na všetky problémy, ktoré pacientov najviac znepokojujú. V nasledujúcich kapitolách sa pozrieme na spôsoby poskytovania paliatívnej starostlivosti.
Paliatívna medicína sa stará o život, nielen o pomoc.
Mnoho ľudí si myslí, že paliatívna medicína je o pomoci pacientom v posledných dňoch ich života, ale v skutočnosti ide o zmiernenie utrpenia a zlepšenie kvality života od objavenia nevyliečiteľnej choroby. Cieľom paliatívnej medicíny nie je predĺžiť alebo skrátiť život, ale zlepšiť kvalitu života tak, aby zostávajúci čas - či už dni, mesiace alebo roky - bol čo najpokojnejší a plodný.
„Napĺňajte ich dni životom, nielen aby ste ich žili dlhšie.“
Hospic Nairobi, 1988.
Lady Cicely Saunders, zakladateľka hospicového hnutia, povedala:
"Si pre nás významná už zo svojej existencie." Ste pre nás dôležití do poslednej chvíle svojho života a robíme všetko pre to, aby sme zaistili, že sa so smrťou stretnete dôstojne, ale aby ste žili až do svojej smrti. ““
Paliatívna medicína funguje spolu s ďalšími programami
Paliatívna medicína nenahrádza iné formy starostlivosti. Môže byť integrovaný do existujúcich programov a môže byť súčasťou starostlivosti poskytovanej každému pacientovi s život ohrozujúcimi chorobami.
Mnoho programov domácej starostlivosti veľmi dobre podporuje pacientov, ako napríklad psychologické poradenstvo alebo program praktickej pomoci, ale nie sú vhodné na pomoc pacientom s fyzickými problémami, ako sú bolesť a iné nepríjemné príznaky. Niekedy pomocní pracovníci v domácnosti jednoducho nevedia, čo majú robiť.
„Storočné tradície vytvorili myšlienku, že človek by mal zomrieť doma. Nechýbali ani tradičné poznatky o tom, ako sa starať o človeka doma. Je smutné, že sa tieto myšlienky ukázali ako nesprávne. Ľudia chceli zomrieť doma, ale vo väčšine prípadov išli umrieť, hoci išli domov, na miesto, kde sa o nich nikto nevie postarať, na miesto, kde nemá kto zmierniť ich príznaky. Pre členov rodiny bolo veľmi ťažké hovoriť s umierajúcim o tom, čo sa s ním deje, o tom, čo to znamená pre rodinu. Veľa bolo zahalených tajomstvom. ““
Mark Jacobson, Tanzánia
Mnoho programov ústavnej starostlivosti, ako je antiretrovírusová terapia (ART), chemoterapia alebo ožarovanie, je dobré na liečenie chorôb, ale nie sú veľmi užitočné pri riešení psychosociálnych problémov, ako sú úzkosť, smútok, izolácia a stigma.
Paliatívna starostlivosť môže byť integrovaná do obidvoch typov programov a výsledkom je holistická starostlivosť.
V závislosti od konkrétnych okolností pacientov a závažnosti ochorenia môžu byť potrební odlišné typy Pomoc.
V čase, keď sa človek prvýkrát dozvie, že jeho choroba je nevyliečiteľná, môže byť aktívny, pracovať, venovať sa domácim prácam, môže podstúpiť liečbu, napríklad podstúpiť ART alebo chemoterapiu. Paliatívna medicína by mala začať spolu s inými spôsobmi liečby, aby sa zabezpečila úľava od závažných príznakov a vedľajšie účinkya poskytovanie emočnej a duchovnej podpory pacientovi a jeho rodine. Postupom času sa potreby zmenia, napríklad bude potrebná ďalšia symptomatická liečba. Niektoré liečby môžu byť zrušené, pretože nie sú účinnejšie, a je nevyhnutný holistický prístup. Aj po smrti pacienta môže paliatívna starostlivosť pokračovať v podobe podpory rodiny, priateľov a detí počas obdobia úmrtia.
Paliatívna medicína nepozná slová „nič viac nemôžeme urobiť“.
Rovnako ako žena popísaná vyššie, aj veľa pacientov s život ohrozujúcimi chorobami má toľko problémov, že sa zdravotníci a opatrovatelia cítia zmätení a bezmocní. Pacienti sú často posielaní domov a hovoria im, že sa netreba vracať, pretože „už nie je nič, čo by sme mohli urobiť“, keď je potrebné zamerať sa na to, čo môžeme urobiť, a nevzdávať sa, pretože veria, že sa nedá nič robiť.
■ Nevyliečiteľné nedokážeme uzdraviť, ale dokážeme zvládnuť mnohé príznaky, ktoré spôsobujú utrpenie.
■ Nemôžeme sa zbaviť smútku zo straty, ale môžeme byť s tými, ktorí smútia, a zdieľať svoj smútok.
■ Na všetky nemáme pripravené odpovede, ale môžeme si vypočuť všetky otázky.
"Pamätám si, ako mi prvý pacient odporučil, keď som umiestnil jednotku paliatívnej starostlivosti v preplnenej a zle poskytnutej verejnej nemocnici. Vošiel som do bočnej miestnosti detskej jednotky a uvidel som dospievajúce dievča ležiace na matraci, vychudnuté, čiastočne pri vedomí, umierajúce Jej stará mama sedela v rohu miestnosti. Chcel som utiecť - nevidel som, ako by som sa mohol pokúsiť pomôcť v tejto beznádejnej situácii. A napriek tomu som sa rozhodol premýšľať o tom, čo sa dá robiť, a nie o tom, čo sa nedá urobiť. A sme tu. naučila svoju babičku, ako si má čistiť sucho v ústach a rozmazané farbivo encián na miestach postihnutých stomatitídou. Našli sme vankúš navyše a pomocou jedného z babkiných úborov upravili posteľ tak, aby bola pohodlnejšia, poskytli jej pohodlnú polohu. Vysvetlili sme, že dievča je potrebné pravidelne obracať, aby sa zabránilo preležaniny a dali krém na premazanie suchej pokožky. Pozvali sme babičku, aby si sadla k jej vnučke, a povzbudili ju e na rozhovor s dievčaťom, aj keď neodpovedá. Všetko sú to malé veci, ale ukázali, že sa nevzdávame a nenechávame ich samých. “
Lekár paliatívnej starostlivosti, Malawi
"Raz som sa spýtal muža, ktorý vedel, že umiera, čo najviac čakal od tých, ktorí sa o neho starajú." Odpovedal: "Vidieť, že sa ma človek snaží pochopiť." Samozrejme, nie je možné úplne porozumieť inému človeku, ale nikdy nezabudnem, že o to nepožiadal, ale iba to, že niekto prejavil vôľu pokúsiť sa pochopiť. ““
Lady Cicely Saunders
Samotný pokus o porozumenie problémov, ktorým čelí pacient, a premýšľanie o tom, ako pomôcť, ukazuje človeku, že si ho váži, že si zaslúži, aby sme mu venovali svoj čas a pozornosť. Toto je možno najväčší dar, ktorý môžeme dať našim pacientom.
Trochu neobvyklé slovo „paliatívne“ je odvodené z latinského „pallium“, teda „závoj“, „plášť“. Filozoficky táto koncepcia znamená ochranu pred nepriaznivými vplyvmi a zabezpečenie pohodlia. V skutočnosti je paliatívna starostlivosť zameraná na vytvorenie takých podmienok pre vážne chorých ľudí, v ktorých môžu ľahšie znášať svoju situáciu. Paliatívna starostlivosť je systém opatrení zameraných na zlepšenie kvality života pacientov s nevyliečiteľnými, závažnými a život ohrozujúcimi chorobami. Spočíva v užívaní liekov a techník, ktoré zmierňujú bolestivé syndrómy alebo minimalizujú stupeň ich prejavu.
Podstata paliatívnej starostlivosti
Všetci vieme, že jedného dňa zomrieme, ale skutočne si začneme uvedomovať nevyhnutnosť smrti až na jej prahu, napríklad keď už neexistuje nádej na vyliečenie vážnej choroby. Pre mnohých nie je pocit blížiaceho sa zániku o nič menej hrozný ako fyzické utrpenie. Takmer vždy, spolu s umierajúcimi, znášajú ich blízki neznesiteľné duševné utrpenie. Paliatívna starostlivosť je zameraná presne na zmiernenie osudu pacienta a podporu jeho príbuzných pomocou rôznych metód expozície: drogy, morálna podpora, rozhovory, organizovanie aktivít zvyšujúcich vitalitu, riešenie sociálnych problémov atď. Paliatívna lekárska starostlivosť, hoci je zameraná na užívanie liekov, ktoré zmierňujú bolesť utrpenie sa nedá úplne oddeliť. Lekári, zdravotné sestry, zdravotné sestry, ktorí pracujú s nevyliečiteľne chorými pacientmi, by mali byť schopní nielen vykonávať zákroky, ktoré zmierňujú bolesť, ale mali by mať na človeka priaznivý vplyv aj jeho ľudským prístupom, liečením a správnymi slovami. To znamená, že umierajúci človek by sa nemal cítiť ako bremeno, nadbytočné, už nepotrebné. Až do samého konca by mal cítiť hodnotu seba ako človeka a byť schopný sebarealizácie v rozsahu, v akom uspeje.
Postup pri poskytovaní paliatívnej starostlivosti
V Rusku bol vydaný príkaz č. 187n, schválený 14. 4. 2015, ktorý hovorí o postupe pri poskytovaní paliatívnej starostlivosti. Samostatný odsek tohto poradia zdôraznil kategórie ľudí, ktorí sa na to môžu spoľahnúť. Choroby a stavy, pri ktorých sa poskytuje paliatívna starostlivosť, sú nasledovné:
- onkológia;
- konečné štádium chronických chorôb;
- úrazy s nezvratnými následkami, pri ktorých pacient potrebuje stálu lekársku starostlivosť;
- degeneratívne choroby nervový systém v konečných fázach;
- terminálna demencia (napr. Alzheimerova choroba);
- ťažké a nezvratné poruchy cerebrálneho obehu.
Existuje objednávka č. 610 zo dňa 17.09.2007 o podrobnostiach pomoci pacientom s AIDS.
Každá z týchto chorôb má svoje vlastné charakteristiky kurzu a vyžaduje individuálny prístup k terapii a starostlivosti o pacienta. 
Paliatívna starostlivosť o pacientov s rakovinou
Prirodzený proces smrti by sa mal logicky týkať ľudí v starobe. Ale bohužiaľ existuje množstvo nevyliečiteľných chorôb, ktoré postihujú starších aj mladých ľudí, napríklad rakovina. Asi 10 miliónov pozemšťanov ročne ochorie na rakovinu, nepočítajúc veľký počet relapsov. Paliatívna starostlivosť sa poskytuje predovšetkým pacientom s rakovinou v posledných štádiách ochorenia. Môže sa uskutočňovať oddelene alebo v spojení s ožarovaním a chemoterapiou a spočíva v zmiernení bolesti pacienta silnými liekmi.
Podľa štatistík rakovina postihuje hlavne tých, ktorí prekročili vekovú hranicu 55 rokov (viac ako 70% prípadov). V starobe sú spravidla pacienti diagnostikovaní s inými ochoreniami (kardiologickými, vaskulárnymi a mnohými inými), ktoré zhoršujú ich situáciu. Organizácia paliatívnej starostlivosti by sa mala uskutočňovať s prihliadnutím na priťažujúce faktory základného ochorenia. Zároveň je potrebné na zmiernenie situácie pacienta použiť všetky vedecké metódy, ktoré sú k dispozícii, bez ohľadu na to, či existuje šanca na zotavenie.
Paliatívne operácie
Myšlienka poskytovania paliatívnej starostlivosti o rakovinu, okrem použitia „morfínu“, „buprenorfínu“ a iných narkotických analgetík, je takzvaná paliatívna operácia. Zahŕňajú chirurgický zákrok v prípadoch, keď lekár vopred vie, že pacient sa nezotaví, ale jeho stav sa krátkodobo alebo dlhodobo zlepší. V závislosti od umiestnenia nádoru a jeho typu (dezintegračný, krvácajúci, metastatický) sú paliatívne operácie rozdelené do dvoch kategórií. Prvá je urgentná - keď má pacient vo veľmi blízkej budúcnosti bezprostredné ohrozenie života. Takže pri rakovine hrtana sa počas operácie inštaluje tracheostómia, pri rakovine pažeráka sa všije gastrostómia. V týchto prípadoch sa nádor neodstráni, ale vytvoria sa podmienky, za ktorých bude menej poškodzovať život pacienta. Vďaka tomu možno smrť odložiť na neurčito, niekedy aj na niekoľko rokov.
Pomoc pacientom s AIDS
Zvláštnosti tohto ochorenia prinášajú pacientom veľké utrpenie. Ľudia s HIV majú často emocionálne, psychologické a sociálne problémy rovnako ako fyzické utrpenie. Starostlivý personál je tiež vystavený psychickému tlaku z dôvodu strachu z infekcie, aj keď sa to v každodennom živote stáva veľmi zriedka. AIDS je progresívne a nakoniec smrteľné ochorenie, ale na rozdiel od rakoviny existujú obdobia remisie a exacerbácie spojené so sprievodnými infekčnými chorobami. Preto je v prípade AIDS paliatívna starostlivosť podľa indikácií symptomatickou liečbou a aktívne metódy liečby, ktoré zmierňujú bolesť, zmierňujú stav pacienta horúčkou, léziami kože a mozgu a inými bolestivými stavmi. Ak pacienti s rakovinou nie sú informovaní o svojej diagnóze, potom sú o tom okamžite informovaní HIV infikovaní. Preto je veľmi žiaduce, aby sa zúčastňovali na výbere liečebných metód a boli informovaní o výsledkoch, ktoré s tým súvisia. 
Pomoc pri iných chorobách
Existuje veľa ťažkých chorôb. Napríklad mŕtvica vedie k invalidite a smrti v asi 80-85% prípadov. U ľudí, ktorí ju podstúpili, spočíva paliatívna starostlivosť v uskutočňovaní potrebných terapeutických postupov, ktoré podporujú a podľa možnosti obnovujú životné funkcie tela (napríklad schopnosť chodiť). Denná starostlivosť o takého pacienta zahŕňa zavedenie katétra na odtok moču, prevenciu dekubitov, kŕmenie nosohltanovou sondou alebo endoskopickú gastrostómiu, cvičenie na posilnenie pacientovho svalstva a ďalšie.
Čoraz väčší počet ľudí na planéte čelí Alzheimerovej chorobe, pri ktorej je narušená práca mozgu a s ním aj všetkých orgánov a systémov tela vrátane mentálnych, rečových, motorických a imunitno-ochranných funkcií. Paliatívna starostlivosť v tomto prípade spočíva v udržiavaní tela pomocou liekov, ako aj vo vytváraní podmienok pre pacienta, ktoré zabezpečujú (v maximálnej možnej miere) jeho bežný život.
Ambulantná liečba
Organizácia poskytovania paliatívnej starostlivosti zahŕňa ambulantnú a ústavnú liečbu. V ambulantnom prostredí môžu ľudia navštevovať lekárske inštitúcie, ale častejšie sami lekári chodia za pacientmi (hlavne kvôli manipuláciám zmierňujúcim bolesť). Táto služba by mala byť poskytovaná bezplatne. Okrem lekárskych procedúr spočíva ambulantná starostlivosť v osvojovaní si schopností príbuzných starať sa o ťažko chorých pacientov doma, čo zahŕňa vodné procedúry (umývanie, umývanie), výživu (orálnu, enterálnu sondou alebo parenterálne, vstrekovaním živín), vylučovanie plynov a odpadových produktov pomocou katétrov, plynových trubičiek, prevencie dekubitov a oveľa viac. Súčasťou ambulantnej starostlivosti je aj vydávanie receptov na omamné a psychotropné látky, odporúčanie pacienta do nemocnice, psychologická a sociálna pomoc jeho príbuzným. 
Denný stacionár
Vyhláška č. 187n, ktorá upravuje postup pri poskytovaní paliatívnej starostlivosti dospelej populácii, osobitne zdôrazňuje možnosť liečby pacientov v denných stacionároch. Robí sa to v prípadoch, keď nie je potrebné nepretržite sledovať pacienta, ale vyžaduje sa použitie hardvéru a iných špecifických metód liečby, napríklad zavedenie kvapkadiel, laserová alebo radiačná terapia. Denné stacionáre pre pacientov, ktorí majú možnosť ich navštíviť, sú vynikajúcou voľbou, pretože pri takomto ošetrení sa človek necíti byť odrezaný od svojej rodiny a zároveň prijíma všetky potrebné procedúry, ktoré sa doma nedajú vykonať.
Hospice
Toto je názov inštitúcií, kde sa paliatívna starostlivosť poskytuje nevyliečiteľným pacientom v terminálnom štádiu ochorenia. Slovo „hospic“ je odvodené z latinského „hospitium“, čo znamená „pohostinstvo“. To je podstata týchto inštitúcií, to znamená nielen v nemocniciach, ktoré tu poskytujú liečbu, ale vytvárajú aj najpohodlnejšie životné podmienky pre pacientov. Do hospicov sa dostávajú hlavne krátko pred smrťou, keď už doma neexistuje možnosť zastaviť silné bolesti a poskytnúť starostlivosť. Väčšina pacientov v hospici nemôže jesť ústne, dýchať sama alebo plniť svoje fyziologické potreby bez konkrétnej pomoci, ale napriek tomu stále zostávajú jednotlivcami a postoj k nim by mal byť primeraný. Okrem funkcií nemocnice musia hospice poskytovať ambulantnú liečbu ťažkým pacientom a prevádzkovať denné stacionáre. 
Zamestnanci
Paliatívnu starostlivosť poskytujú nielen zdravotnícki pracovníci, ale aj dobrovoľníci, náboženskí vodcovia a verejné organizácie. Nie každý dokáže pracovať s umierajúcimi ľuďmi. Napríklad sestra s paliatívnou starostlivosťou by mala mať nielen profesionálne zručnosti pri vykonávaní procedúr (injekcie, kvapkadlá, inštalácia katétrov, pripájanie pacienta k prístrojom podporujúcim dôležité funkcie tela), ale tiež také vlastnosti ako súcit, filantropia, schopnosť byť psychológom, ktorý pomáha pacienti pokojne vnímajú svoju situáciu a hroziacu smrť. Šteklivý, vysoko ovplyvniteľný a ľahostajný k zármutku ostatných je kategoricky zakázaný pracovať s vážne chorými ľuďmi. Je tiež prísne zakázané urýchľovať smrť pacienta, aby sa zbavil jeho múk.
Malo by sa chápať, že samotní poskytovatelia paliatívnej starostlivosti majú negatívny vplyv na ich povolanie. Neustála prítomnosť v blízkosti umierajúcich ľudí často vedie k depresiám, nervovým zrúteniam alebo k rozvoju ľahostajnosti k bolesti iných ľudí, čo je druh psychologickej obrany.
Preto je neoceniteľné organizovať pravidelné školenia, semináre a výmeny skúseností so všetkými, ktorí sa podieľajú na paliatívnej starostlivosti.
Čo je to paliatívna starostlivosť.
Termín „paliatívny“ pochádza z latinského „pallium“, čo znamená „maska“ alebo „plášť“. To definuje, čo v podstate paliatívna starostlivosť je: vyhladenie - skrytie prejavov nevyliečiteľnej choroby a / alebo poskytnutie plášťa na ochranu tých, ktorí zostali „v chlade a nechránení“.
Zatiaľ čo predchádzajúca paliatívna starostlivosť sa považovala za symptomatickú liečbu pacientov s malígnymi novotvarmi, teraz sa tento koncept vzťahuje na pacientov s akýmikoľvek nevyliečiteľnými chronickými chorobami v terminálnom štádiu vývoja, medzi ktorými je samozrejme väčšina pacientov s rakovinou.
V súčasnosti je paliatívna starostlivosť smerom lekárskej a sociálnej činnosti, ktorej účelom je zlepšenie kvality života nevyliečiteľných pacientov a ich rodín predchádzaním a zmierňovaním ich utrpenia prostredníctvom včasného odhalenia, starostlivého posúdenia a zmiernenia bolesti a iných symptómov - fyzických, psychologických a duchovných.
Podľa definície paliatívna starostlivosť:
Ciele a ciele paliatívnej starostlivosti:
1. Adekvátne zmiernenie bolesti a zmiernenie ďalších fyzických symptómov.
2. Psychologická podpora pacienta a starostlivých príbuzných.
3. Rozvoj postoja k smrti ako k bežnej etape na ceste človeka.
4. Spokojnosť s duchovnými potrebami pacienta a jeho blízkych.
5. Riešenie sociálnych a právnych otázok.
6. Riešenie problémov lekárskej bioetiky.
Dá sa rozlíšiť tri hlavné skupiny pacientov vyžadujúcich špecializovanú paliatívnu starostlivosť na konci života:
• pacienti s malígnymi novotvarmi 4. stupňa;
• pacienti s AIDS v terminálnom štádiu;
• pacienti s onkologickými chronickými progresívnymi ochoreniami v terminálnom štádiu vývoja (stupeň dekompenzácie srdcového, pľúcneho, pečeňového a renálneho zlyhania, roztrúsená skleróza, ťažké následky cerebrovaskulárnych príhod atď.).
Podľa odborníkov na paliatívnu starostlivosť sú výberové kritériá:
• priemerná dĺžka života nie viac ako 3 - 6 mesiacov;
• dôkazy o tom, že následné pokusy o liečbu sú neprimerané (vrátane pevnej viery špecialistov v správnosť diagnózy);
• prítomnosť sťažností a symptómov (nepohodlie) u pacienta, ktoré si na vykonávanie symptomatickej liečby a starostlivosti vyžadujú špeciálne znalosti a zručnosti.
Ústavné ústavy paliatívnej starostlivosti sú hospice, oddelenia paliatívnej starostlivosti (oddelenia) umiestnené na základe všeobecných nemocníc, onkologických ambulancií a ústavných ústavov sociálnej ochrany. Domácu pomoc vykonávajú špecialisti terénnej služby, organizovaní ako samostatná štruktúra alebo ako štruktúrna jednotka stacionárnej inštitúcie.
Organizácia paliatívnej starostlivosti sa môže líšiť. Vzhľadom na skutočnosť, že väčšina pacientov by chcela stráviť zvyšok života a zomrieť doma, by bola najvhodnejšia domáca starostlivosť.
Na uspokojenie potrieb pacienta v oblasti komplexnej starostlivosti a rôznych druhov pomoci je potrebné zapojiť rôznych odborníkov, lekárskych aj iných ako lekárskych. Preto sa hospicový tím alebo personál obvykle skladá z lekárov, vyškolených zdravotných sestier, psychológa, sociálneho pracovníka a kňaza. Podľa potreby sú prizvaní ďalší odborníci. Využíva sa tiež pomoc príbuzných a dobrovoľníkov.
Paliatívnej starostlivosti - ide o súbor aktivít, za ktorých kľúčové zameranie sa považuje udržanie primeranej úrovne existencie jednotlivcov trpiacich nevyliečiteľnými, ohrozujúcich ich životné funkcie a ťažko prenosnými chorobami, na najdostupnejšej úrovni v existujúcom stave nevyliečiteľne chorých, pohodlných pre subjekt. Hlavným poslaním paliatívnej medicíny je sprevádzať pacientov až do konca.
Dnes v dôsledku nárastu počtu pacientov s rakovinou a globálneho starnutia ľudí percento nevyliečiteľných pacientov každým rokom rastie. Jedinci trpiaci onkologickým ochorením majú neznesiteľnú algiu, a preto potrebujú jednotný lekársky prístup a sociálnu podporu. Riešenie problému paliatívnej starostlivosti preto nestráca na svojej aktuálnosti a nevyhnutnosti.
Paliatívnej starostlivosti
Aby sa zabránilo a minimalizovalo utrpenie pacientov znížením závažnosti príznakov ochorenia alebo spomalením jeho priebehu, vykonáva sa súbor opatrení - paliatívna starostlivosť.
Koncepcia podpornej (paliatívnej) medicíny by mala byť prezentovaná ako systematický prístup, ktorý prispieva k zlepšeniu kvality existencie nevyliečiteľných pacientov, ako aj ich príbuzných, prevenciou a minimalizáciou bolestivých pocitov správnym hodnotením stavu, včasnou detekciou a adekvátnou terapiou. V dôsledku toho paliatívna lekárska starostlivosť o pacientov spočíva v implementácii a implementácii všetkých druhov opatrení zameraných na zmiernenie symptómov. Podobné činnosti sa často vykonávajú s cieľom zmierniť alebo vylúčiť vedľajšie účinky terapeutických postupov.
Paliatívna starostlivosť je zameraná na optimalizáciu kvality života akýmikoľvek prostriedkami, znižovaním alebo úplným eliminovaním bolesti a iných fyzických prejavov, čo pomáha zmierňovať alebo riešiť psychologické alebo sociálne problémy pacientov. Tento typ liečebnej terapie je vhodný pre pacientov v ktoromkoľvek štádiu ochorenia, vrátane nevyliečiteľných patológií, ktoré nevyhnutne vedú k smrti, chronickým chorobám, starobe.
Čo je to paliatívna starostlivosť? Paliatívna medicína zaujíma interdisciplinárny prístup k starostlivosti o pacienta. Jeho princípy a metódy sú založené na spoločne riadených postupoch lekárov, farmaceutov, kňazov, sociálnych pracovníkov, psychológov a ďalších odborníkov v príbuzných profesiách. Vypracovanie liečebnej stratégie a lekárskej pomoci s cieľom zmierniť trápenie jedincov umožňuje tímu odborníkov vyriešiť emočné a duchovné zážitky a sociálne problémy, zmierniť fyzické prejavy, ktoré sprevádzajú chorobu.
Terapie a liekopisné lieky používané na zmiernenie alebo zmiernenie prejavov nevyliečiteľných ochorení majú paliatívny účinok, ak zmierňujú iba príznaky, ale priamo neovplyvňujú patológiu alebo faktor, ktorý ich viedol. Medzi takéto paliatívne opatrenia patrí zmiernenie nevoľnosti spôsobenej chemoterapiou alebo bolestivý syndróm s morfínom.
Väčšina moderných lekárov zameriava svoje vlastné úsilie na liečenie choroby a zabúda na potrebu a povinnosť vykonať podporné opatrenia. Veria, že metódy zamerané iba na zmiernenie príznakov sú nebezpečné. Medzitým bez psychického pohodlia utrpenia jednotlivca vážna choroba, je nemožné ho vyslobodiť z mučivej choroby.
Medzi princípy paliatívnej starostlivosti patria:
- zamerať sa na úľavu od bolestivých pocitov, dýchavičnosti, nevoľnosti a ďalších bolestivých prejavov;
- udržiavanie života;
- postoj k smrti ako úplne prirodzenému procesu;
- nesústredenie sa na urýchlenie konca alebo kroky na oddialenie smrti;
- udržiavanie efektívnosti a aktivity pacientov na obvyklej úrovni, ak je to možné;
- zlepšovanie kvality bytia;
- podpora rodiny nevyliečiteľného pacienta s cieľom pomôcť im vyrovnať sa s tým;
- integrácia psychologických aspektov starostlivosti a starostlivosti o nevyliečiteľných pacientov;
- aplikácia v štádiu nástupu choroby;
- kombinácia s inými rôznymi metódami terapie zameranými na predĺženie života (napríklad chemoterapia).
Primárnou úlohou paliatívnej terapie je zbaviť pacientov utrpenia, eliminovať bolesť a iné nepríjemné prejavy a poskytovať psychologickú podporu.
Ciele a ciele paliatívnej starostlivosti
Predtým sa paliatívna podpora považovala za symptomatickú liečbu zameranú na pomoc pacientom s rakovinou. Tento koncept sa dnes týka pacientov trpiacich akýmkoľvek nevyliečiteľným chronickým ochorením v terminálnom štádiu patológie. Dnes je paliatívna starostlivosť o pacientov smerovaním do sociálnej sféry a lekárskej oblasti činnosti.
Základným cieľom paliatívnej starostlivosti je optimalizácia kvality života nevyliečiteľných pacientov, ich príbuzných, rodín prevenciou a zmiernením bolestivých symptómov prostredníctvom včasného odhalenia, starostlivého posúdenia stavu, zastavenia záchvatov bolesti a iných nepríjemných prejavov z psychofyziológie, ako aj odstránenia duchovných problémov.
Jedným z kľúčových smerov uvažovaného odboru medicíny je poskytovanie pomocných opatrení pre vážne chorých jedincov v ich životnom prostredí a podpora túžby žiť.
Keď sú terapeutické opatrenia používané v nemocnici prakticky neúčinné, pacient zostáva sám so svojimi vlastnými strachmi, skúsenosťami a myšlienkami. Preto je potrebné v prvom rade stabilizovať emočné rozpoloženie najliečiteľne chorého jedinca a príbuzných.
Z tohto dôvodu je možné rozlišovať medzi prioritnými úlohami uvažovaného typu lekárskej praxe:
- úľava od bolesti;
- psychologická podpora;
- formovanie primeraného pohľadu a postoja k blížiacej sa smrti;
- riešenie problémov biomedicínskej etiky;
- uspokojovanie potrieb duchovnej orientácie.
Paliatívna starostlivosť sa poskytuje ambulantne. Zodpovednosť za včasnosť jej poskytovania nesie systém zdravotnej starostlivosti, štát a sociálne inštitúcie.
Väčšina nemocníc má kancelárie, ktoré sa zameriavajú na pomoc nevyliečiteľne chorým osobám. V takýchto kanceláriách sa sleduje stav a celkový zdravotný stav subjektov, predpisujú sa lieky, vydávajú sa odporúčania na odborné konzultácie, ústavné ošetrenie, vykonávajú sa konzultácie, prijímajú sa opatrenia na zvýšenie emočnej nálady pacienta.
Existujú tri veľké skupiny nevyliečiteľne chorých jedincov a subjektov, ktoré potrebujú individuálnu paliatívnu starostlivosť: ľudia trpiaci malígnymi novotvarmi, AIDS a neonkologicky progresívne chronické patológie v posledných štádiách.
Podľa niektorých lekárov sú výberovými kritériami pre tých, ktorí potrebujú podporné opatrenia, pacienti, ak:
- predpokladané trvanie ich existencie nepresahuje hranicu 6 mesiacov;
- je nepochybné, že akékoľvek pokusy o terapeutický vplyv sú neprimerané (vrátane dôvery lekárov v spoľahlivosť diagnózy);
- existujú ťažkosti a príznaky nepohodlia, ktoré si vyžadujú osobitnú kvalifikáciu pri poskytovaní starostlivosti, ako aj symptomatickú liečbu.
Organizácia paliatívnej starostlivosti si vyžaduje vážnu revíziu. Uskutočňovanie svojich činností je najrelevantnejšie a najvhodnejšie u pacienta doma, pretože väčšina nevyliečiteľných pacientov chce stráviť zostávajúce dni svojej existencie doma. Dnes však nie je vyvinuté poskytovanie paliatívnej starostlivosti doma.
Základnou úlohou paliatívnej starostlivosti teda nie je predlžovať alebo skracovať život človeka, ale zlepšovať kvalitu jeho existencie tak, aby zostávajúci čas mohol človek žiť v najpokojnejšom duševnom rozpoložení a zostávajúce dni mohol najplodnejšie využiť pre seba.
Paliatívna starostlivosť by sa mala poskytnúť nevyliečiteľným pacientom okamžite po zistení počiatočných patologických príznakov, a nie výlučne po dekompenzácii fungovania systémov tela. Každý jedinec, ktorý trpí aktívnym ochorením progresívnej povahy, ktoré ho privádza bližšie k smrti, potrebuje podporu, ktorá zahŕňa mnoho aspektov jeho bytia.
Paliatívna starostlivosť o pacientov s rakovinou
Je ťažké preceňovať význam paliatívnej podpory pre nevyliečiteľných pacientov s rakovinou. Od roku každý rok počet pacientov s rakovinou stúpa míľovými krokmi. Zároveň, napriek použitiu ultramoderného diagnostického zariadenia, približne polovica pacientov prichádza k onkológom v posledných štádiách vývoja ochorenia, keď je liek bezmocný. V takýchto prípadoch je nevyhnutná paliatívna starostlivosť. Preto dnes dostali lekári za úlohu nájsť účinné nástroje na boj proti onkológii, pomôcť pacientom v terminálnych štádiách rakoviny a zmierniť ich stav.
Dosiahnutie prijateľnej kvality existencie je v onkologickej praxi dôležitou úlohou. Pre pacientov, ktorí úspešne ukončili liečbu, znamená podporná medicína predovšetkým sociálnu rehabilitáciu, návrat do práce. Nevyliečiteľní pacienti musia vytvárať prijateľné životné podmienky, pretože toto je v praxi jedinou realisticky uskutočniteľnou úlohou, ktorú má podporná medicína vyriešiť. Posledné chvíle existencie smrteľne chorého subjektu doma sa odohrávajú v zložitých podmienkach, pretože jednotlivec aj všetci jeho príbuzní už vedia výsledok.
Paliatívna starostlivosť o rakovinu by mala zahŕňať dodržiavanie etických štandardov pre „odsúdených na zánik“ a preukázať úctu k želaniam a potrebám pacienta. Aby ste to dosiahli, mali by ste správne využívať psychologickú podporu, emočné zdroje a fyzické rezervy. V opísanej fáze človek potrebuje najmä pomocnú terapiu a jej prístupy.
Primárnymi cieľmi a zásadami paliatívnej starostlivosti sú v prvom rade prevencia bolesti, úľava od bolesti, náprava porúch trávenia a správna výživa.
Väčšina pacientov s rakovinou v terminálnom štádiu ochorenia pociťuje najsilnejšiu bolestivú algiu, ktorá narúša výkon ich obvyklých záležitostí, normálnej komunikácie, a preto je existencia pacienta jednoducho neúnosná. Preto je úľava od bolesti základným princípom podpornej starostlivosti. V lekárskych inštitúciách sa často ožarovanie používa na účely analgézie, doma sa injekčne alebo perorálne podávajú konvenčné analgetiká. Schéma ich menovania je vybraná onkológom alebo terapeutom individuálne na základe stavu pacienta a závažnosti aliasov.
Schéma môže byť približne nasledovná - analgetikum je predpísané po určitej dobe, zatiaľ čo ďalšia dávka lieku sa podáva, zatiaľ čo predchádzajúca ešte účinkuje. Takéto prijatie liekov proti bolesti umožňuje pacientovi nebyť v stave, keď sa bolesť stane dosť silnou.
Analgetiká sa môžu tiež užívať v súlade s režimom nazývaným analgetický rebrík. Navrhovaná schéma spočíva v vymenovaní silnejšieho analgetika alebo narkotika na zvýšenie bolestivých symptómov.
Poruchy trávenia môžu tiež spôsobiť značné nepohodlie pre pacientov s rakovinou. Sú spôsobené intoxikáciou tela v dôsledku nespočetného množstva užívaných liekov, chemoterapie a ďalších faktorov. Nevoľnosť, zvracanie sú dosť bolestivé, preto sú predpísané antiemetické liekopisné lieky.
Okrem opísaných príznakov môže zápchu vyvolať eliminácia bolestivých pocitov, algie prostredníctvom opioidných analgetík a chemoterapie. Aby ste sa tomu vyhli, je indikované použitie preháňadiel, mali by ste tiež optimalizovať rutinu a výživu.
Primeraná výživa pre pacientov s rakovinou zohráva pomerne významnú úlohu, pretože je cielene zameraná na zlepšenie pohody a nálady pacienta a na nápravu nedostatkov vitamínov a mikroživín, na zabránenie progresívneho chudnutia, nevoľnosti a zvracania.
Racionálna výživa v prvom rade znamená rovnováhu podľa BJU, primeraný obsah kalórií v konzumovaných výrobkoch, vysokú koncentráciu vitamínov. Pacienti, ktorí sú v terminálnom štádiu ochorenia, môžu pri jedle venovať osobitnú pozornosť atraktivite pripravovaných jedál, ich vzhľadu, ako aj okolitej atmosfére. Iba milovaní ľudia sú schopní poskytnúť najpohodlnejšie podmienky na stravovanie, takže musia pochopiť výživové vlastnosti pacienta s rakovinou.
Každý pacient, ktorý sa stretol s týmto hrozným slovom „rakovina“, potrebuje psychologickú podporu. Potrebuje to, bez ohľadu na liečiteľnosť choroby alebo nie, štádium, lokalizáciu. Pacienti s nevyliečiteľnou rakovinou to však potrebujú obzvlášť akútne, preto sú často predpisované sedatívne liekopisné lieky, ako aj konzultácie s psychoterapeutom. V tomto prípade je primárna rola stále priradená najbližším príbuzným. Závisí to hlavne od príbuzných, aký pokojný a pohodlný bude zvyšok života pacienta.
Paliatívna starostlivosť proti rakovine by sa mala poskytovať od okamihu stanovenia strašnej diagnózy a predpísania terapeutických zásahov. Včasné kroky na poskytnutie pomoci jednotlivcom trpiacim nevyliečiteľnými chorobami zlepšia kvalitu života pacienta s rakovinou.
Lekár, ktorý má k dispozícii dostatočné množstvo údajov o priebehu onkologickej patológie, má spolu s pacientom možnosť zvoliť si vhodné metódy zamerané na prevenciu nežiaducich komplikácií a priamy boj s ochorením. Pri zastavení voľby konkrétnej liečebnej stratégie musí lekár k nej súčasne s protirakovinovou terapiou pripojiť prvky symptomatických a paliatívnych terapeutických účinkov. V tomto prípade musí onkológ brať do úvahy biologický stav jednotlivca, jeho spoločenské postavenie, psychoemočné nálady.
Organizácia paliatívnej starostlivosti o onkologických pacientov zahŕňa tieto zložky: poradenská podpora, starostlivosť doma a v dennom stacionári. Poradenská podpora poskytuje vyšetrenie špecialistom, ktorí sú schopní poskytnúť paliatívnu podporu a sú oboznámení s jej technikami.
Podporná medicína na rozdiel od zvyčajnej konzervatívnej protirakovinovej terapie, ktorá si vyžaduje povinnú prítomnosť pacienta s rakovinou na špeciálne určenom oddelení nemocnice, poskytuje možnosť poskytnutia pomoci vo vlastnom bydlisku.
Na druhej strane sa vytvárajú denné nemocnice, ktoré poskytujú pomoc osamelým jednotlivcom alebo pacientom, ktorí majú obmedzenú schopnosť samostatného pohybu. Pobyt v takejto nemocnici niekoľko dní za desaťročie vytvára podmienky na to, aby „odsúdení“ dostali radu a kvalifikovanú podporu. Keď sa kruh domácej izolácie a osamelosti rozpustí, nadobudne psycho-emocionálna podpora veľký význam.
Paliatívna starostlivosť o deti
Typ uvažovanej lekárskej starostlivosti bol zavedený v zariadeniach na zlepšenie zdravia detí, v ktorých sú vytvorené špeciálne úrady alebo celé oddelenia. Paliatívnu starostlivosť o deti možno navyše poskytovať doma alebo v špecializovaných hospicoch s rôznymi službami a špecialistami s podpornou starostlivosťou.
Mnoho krajín vytvorilo celé hospice pre batoľatá, ktoré sa líšia od podobných inštitúcií pre dospelých. Takéto hospice sú prvoradým článkom, ktorý spája starostlivosť v lekárskych inštitúciách s podporou poskytovanou v známom domácom prostredí.
Paliatívna pediatria sa považuje za typ podpornej lekárskej starostlivosti, ktorá poskytuje potrebné lekárske zákroky, konzultácie a vyšetrenia a je zameraná na minimalizáciu utrpenia nevyliečiteľných detí.
Princíp prístupu k paliatívnej pediatrii sa vo všeobecnosti nelíši od smeru všeobecnej pediatrie. Podporná medicína je založená na zvážení emocionálneho, fyzického a intelektuálneho stavu dieťaťa, ako aj úrovne jeho formovania na základe zrelosti dieťaťa.
Na základe toho spočívajú problémy paliatívnej starostlivosti o detskú populáciu v uplatňovaní snáh o nevyliečiteľne chorých drobcov, ktorí môžu zomrieť skôr, ako dosiahnu zrelé vekové obdobie. Väčšina pediatrov a úzkych špecialistov sa stretáva s touto kategóriou nevyliečiteľných detí. Preto sú znalosti teoretických základov podpornej medicíny a schopnosť ich praktickej aplikácie často potrebnejšie pre úzkych špecialistov ako pre všeobecných lekárov. Okrem toho ich zvládnutie psychoterapeutických schopností, eliminácia všetkých druhov bolestivých symptómov a úľava od bolesti budú užitočné v ďalších oblastiach pediatrickej praxe.
Ďalej uvádzame rozdiely medzi paliatívnou medicínou zameranou na poskytovanie podpory deťom a pomoc dospelým, ktorí sú v terminálnom štádiu rakoviny.
Počet detí, ktoré zomierajú, je našťastie malý. Z dôvodu relatívne nízkeho počtu úmrtí v detskej populácii je systém paliatívnej podpory pre deti slabo rozvinutý. Okrem toho sa vykonalo príliš málo výskumov na ospravedlnenie paliatívnych postupov zameraných na udržanie kvality existencie nevyliečiteľných detí.
Okruh nevyliečiteľných detských chorôb, ktoré vždy vedú k smrti, je veľký, a preto je potrebné prilákať odborníkov z rôznych oblastí. U dospelých, bez ohľadu na etiologický faktor choroby v jej terminálnom štádiu, sa často úspešne využívajú skúsenosti a vedecké potvrdenie paliatívnej podpory v onkológii. V pediatrickej praxi je to často nemožné, pretože medzi nevyliečiteľnými patológiami je veľa zle študovaných. Preto je nemožné šíriť na ne skúsenosti získané v samostatnej úzkej oblasti.
Priebeh väčšiny ochorení u detí je často nemožné predvídať, a preto prognóza zostáva nejasná. Často je nemožné presne predpovedať rýchlosť progresie fatálnej patológie. Neistota z budúcnosti udržuje rodičov a samotné dieťa v neustálom napätí. Okrem toho je dosť ťažké zabezpečiť poskytovanie paliatívnej starostlivosti deťom iba prostredníctvom jednej služby. Niekoľko služieb často poskytuje podporu pacientom trpiacim nevyliečiteľnou patológiou chronického priebehu, činnosti sú v niektorých oblastiach vzájomne prepojené. Až v terminálnom štádiu priebehu ochorenia získa paliatívna starostlivosť priamo popredný význam.
Z toho vyplýva, že boli vyvinuté metódy podpornej medicíny na zmiernenie bolestivých symptómov, na zmiernenie stavu dieťaťa, zvýšenie emočnej nálady nielen malého pacienta, ale aj na bezprostredné okolie, kam patria aj bratia alebo sestry prežívajúce stres a psychické traumy.
Ďalej sú uvedené hlavné zásady odborníkov na paliatívnu pediatriu: úľava od bolesti a eliminácia ďalších prejavov ochorenia, emočná podpora, úzka interakcia s lekárom, schopnosť viesť dialóg s dieťaťom, príbuznými a lekárom v súvislosti s úpravou paliatívnej podpory v súlade s ich želaniami. Efektívnosť podporných aktivít je určená nasledujúcimi kritériami: 24/7 dostupnosť, kvalita, bezplatne, ľudskosť a kontinuita.
Paliatívna podpora je teda zásadne novou úrovňou povedomia o chorobe. Spravidla správa o prítomnosti nevyliečiteľnej patológie vyradí jednotlivca z jeho obvyklej existencie, má silný emocionálny dopad priamo na chorého človeka a na najbližšie okolie. Iba adekvátny postoj k chorobe a proces jej priebehu môže výrazne minimalizovať stresujúci vplyv, ktorý majú príbuzní. Len jednota rodiny môže skutočne pomôcť dieťaťu a blízkym prežiť ťažké obdobie. Špecialisti musia koordinovať svoje vlastné činnosti so želaniami samotného dieťaťa a jeho rodiny, aby bola pomoc skutočne efektívna.
Postup paliatívnej starostlivosti
Všetci ľudia sú si vedomí smrteľného konca, ktorý ich jedného dňa čaká. Ale začnú si uvedomovať nevyhnutnosť smrti, sú výlučne v predvečer, napríklad v situácii diagnostikovania nevyliečiteľnej patológie. U väčšiny jednotlivcov je očakávanie hroziaceho blížiaceho sa konca podobné pocitu fyzickej bolesti. Súčasne so samotnými umierajúcimi pociťujú ich príbuzní tiež neznesiteľné psychické utrpenie.
Aj keď je paliatívna starostlivosť zameraná na zmiernenie utrpenia, nemala by sa obmedzovať na použitie analgetickej a symptomatickej liečby. Špecialisti by mali mať nielen schopnosť zastaviť bolestivé stavy a vykonať potrebné procedúry, ale mali by tiež mať priaznivý vplyv na pacientov svojím humánnym prístupom, úctivým a dobrotivým zaobchádzaním, správne zvolenými slovami. Inými slovami, jedinec odsúdený na smrť by sa nemal cítiť ako „kufor s chýbajúcou rukoväťou“. Nevyliečiteľný pacient si musí do poslednej chvíle uvedomovať hodnotu svojej vlastnej osoby ako človeka a tiež mať príležitosti a zdroje na sebarealizáciu.
Zásady poskytovania opísaného typu lekárskej starostlivosti implementujú lekárske inštitúcie alebo iné organizácie vykonávajúce lekársku činnosť. Táto kategória pomoci je založená na morálnych a etických štandardoch, úctivom prístupe a humánnom prístupe k nevyliečiteľným pacientom a ich príbuzným.
Za kľúčovú úlohu paliatívnej starostlivosti sa považuje včasná a účinná úľava od bolesti a eliminácia ďalších závažných symptómov s cieľom zlepšiť kvalitu života nevyliečiteľne chorých osôb do konca ich života.
Takže, paliatívna starostlivosť, čo to je? Paliatívna starostlivosť je zameraná na pacientov trpiacich nevyliečiteľnými progresívnymi ochoreniami, medzi ktoré patria: zhubné novotvary, zlyhanie orgánu v štádiu dekompenzácie, pri absencii remisie choroby alebo stabilizácii stavu, progresívne patológie chronického priebehu terapeutického profilu v terminálnom štádiu, nezvratné následky porúch prekrvenia mozgu a poranení, degeneratívne ochorenia nervového systému, rôzne formy vrátane a.
Ambulantná paliatívna starostlivosť sa poskytuje v špecializovaných kanceláriách alebo mobilnými zdravotníckymi pracovníkmi, ktorí poskytujú starostlivosť nevyliečiteľne chorým osobám.
Informácie o zdravotníckych zariadeniach poskytujúcich podpornú starostlivosť by mali byť pacientom oznamované ošetrujúcimi lekármi a tiež zverejňovaním údajov na internete.
Lekárske inštitúcie, ktoré podporujú nevyliečiteľne chorých jednotlivcov, vykonávajú svoje vlastné činnosti a spolupracujú s náboženskými, charitatívnymi a dobrovoľníckymi organizáciami.
Na svete ročne zomrú desiatky miliónov ľudí. A veľa z nich prežíva obrovské utrpenie. Paliatívna starostlivosť je zameraná na zlepšenie kvality života ľudí trpiacich rôznymi formami chronických chorôb, keď už boli vyčerpané všetky možnosti špecializovanej liečby. Cieľom tejto oblasti zdravotnej starostlivosti nie je dosiahnuť dlhodobú remisiu alebo predĺžiť život, ale ani ju neskracovať. Etickou povinnosťou poskytovateľov zdravotnej starostlivosti je zmierniť utrpenie chorého človeka. Paliatívnej starostlivosti je poskytovaná každému, kto má aktívne progresívne ochorenie a blíži sa k životnému míľniku. Hlavná zásada: bez ohľadu na to, aké závažné je ochorenie, vždy môžete nájsť spôsob, ako zlepšiť kvalitu života človeka v zostávajúcich dňoch.
K otázke eutanázie
Paliatívna starostlivosť neakceptuje eutanáziu sprostredkovanú lekárom. Ak o to pacient požiada, znamená to, že prežíva vážne utrpenie a musí zlepšiť starostlivosť. Všetky kroky sú zamerané presne na zmiernenie fyzickej bolesti a odstránenie psychosociálnych problémov, na pozadí ktorých takéto žiadosti často vznikajú.
Ciele a ciele
Paliatívna starostlivosť ovplyvňuje mnoho aspektov života nevyliečiteľne chorých ľudí: psychologickú, lekársku, kultúrnu, sociálnu, duchovnú. Okrem úľavy od patologických príznakov a úľavy od bolesti pacient potrebuje aj morálnu a psychosociálnu podporu. Pomoc potrebujú aj príbuzní pacienta. Pojem „paliatívny“ pochádza z latinského slova pallium, čo znamená „plášť“, „maska“. Toto je celá podstata. Paliatívna starostlivosť o pacientov s rakovinou, ľudí s inými vážnymi ochoreniami je zameraná na vyhladenie, skrytie, maskovanie prejavov nevyliečiteľnej choroby, obrazne povedané, zakrytie plášťom, závojom a teda ochranou.

História vývoja
Skupina odborníkov v sedemdesiatych rokoch minulého storočia zorganizovala pod dohľadom WHO hnutie za rozvoj paliatívnej starostlivosti. Začiatkom osemdesiatych rokov začala WHO vyvíjať globálnu iniciatívu na implementáciu intervencií, ktoré by zabezpečili dostupnosť apioidov a adekvátnu úľavu od bolesti pre pacientov s rakovinou po celom svete. V roku 1982 bola navrhnutá definícia paliatívnej starostlivosti. Toto je komplexná podpora pre pacientov, ktorých choroby už nie sú liečiteľné, a hlavným cieľom tejto podpory je zastaviť bolesť a ďalšie príznaky a tiež vyriešiť pacienta. Oblasť zdravotníctva sa čoskoro stala oficiálnou disciplínou s vlastnými klinickými a akademickými pozíciami.
Moderný prístup
Paliatívna starostlivosť sa v definícii z roku 1982 interpretovala ako podpora pacientov, u ktorých sa radikálna liečba už neuplatňuje. Táto formulácia zúžila túto oblasť zdravotnej starostlivosti na starostlivosť poskytovanú iba v posledných štádiách ochorenia. Dnes je už všeobecne uznávanou skutočnosťou, že podpora tohto druhu by sa mala rozšíriť na pacientov s akýmikoľvek nevyliečiteľnými chorobami v terminálnom štádiu. Zmena sa objavila na základe pochopenia toho, že problémy, ktoré vznikajú na konci života pacienta, v skutočnosti vznikajú v počiatočných štádiách ochorenia.

V roku 2002 v súvislosti so šírením AIDS, pokračujúcim nárastom počtu pacientov s rakovinou a rýchlym starnutím svetovej populácie rozšírila WHO definíciu paliatívnej starostlivosti. Koncept sa začal vzťahovať nielen na samotného pacienta, ale aj na jeho príbuzných. Predmetom pomoci teraz nie je iba pacient, ale aj jeho rodina, ktorá po smrti človeka bude potrebovať podporu, aby sa vyrovnala s vážnosťou straty. Paliatívna starostlivosť je teda v súčasnosti smerom sociálnej a lekárskej činnosti, ktorej účelom je zlepšenie kvality života nevyliečiteľne chorých pacientov a ich rodín zmierňovaním a predchádzaním utrpenia zmierňovaním bolesti a iných symptómov vrátane psychologických a duchovných.
Základné princípy
Podľa definície paliatívna starostlivosť o pacientov s rakovinou a ľudí s inými nevyliečiteľnými chorobami:
- potvrdzuje život, ale zároveň považuje smrť za normálny prirodzený proces;
- navrhnuté tak, aby poskytovali pacientovi aktívny životný štýl čo najdlhšie;
- nemá v úmysle skrátiť alebo predĺžiť životnosť;
- ponúka podporu rodine pacienta tak počas choroby, ako aj počas obdobia úmrtia;
- má za cieľ uspokojiť všetky potreby pacienta a jeho rodinných príslušníkov vrátane poskytovania pohrebných služieb, ak je to potrebné;
- používa medzi profesionálny prístup;
- zlepšuje kvalitu života a pozitívne ovplyvňuje priebeh choroby pacienta;
- môže predĺžiť život včasnou implementáciou opatrení v spojení s inými metódami liečby.
Pokyny
Paliatívna starostlivosť sa poskytuje v dvoch smeroch:
1) zmierniť utrpenie pacienta v priebehu choroby;
2) prejaviť podporu v posledných mesiacoch a dňoch života.
Vedúcimi zložkami druhého smeru sú poskytovanie psychologickej pomoci samotnému pacientovi a jeho rodinným príslušníkom, formovanie špeciálnej filozofie. Ako sme už povedali viackrát, paliatívna starostlivosť spočíva v odstránení utrpenia zomierajúceho. A z čoho sa skladá utrpenie? To je bolesť a neschopnosť samoobsluhy a obmedzenie životnej činnosti a neschopnosť pohybu a pocit viny a pocit bezmocnosti a horkosti z dôvodu nesplnenia povinností a neukončených vecí. V zozname je možné pokračovať ešte dlho ... Úlohou špecialistov je vyvinúť postoj pacienta k smrti ako k bežnej (prirodzenej) fáze ľudskej cesty. 
Organizácia paliatívnej starostlivosti
Podľa definície WHO by pomoc mala začať od okamihu stanovenia diagnózy nevyliečiteľnej choroby, ktorá v dohľadnej dobe nevyhnutne povedie k smrti. Čím správnejšia a rýchlejšia je podpora poskytovaná, tým je pravdepodobnejšie, že sa dosiahne jej hlavný cieľ - kvalita života pacienta a jeho rodinných príslušníkov sa čo najviac zlepší. V tejto fáze je paliatívna starostlivosť o deti a dospelých spravidla vykonávaná lekármi zapojenými do procesu liečby.
Samotná hospicová starostlivosť je potrebná, keď už bola radikálna liečba vykonaná, ale choroba progreduje a získava konečné štádium. Alebo keď bola choroba objavená príliš neskoro. To znamená, že hovoríme o tých pacientoch, ktorým lekári hovoria: „Bohužiaľ, nemôžeme ničomu pomôcť.“ Práve v tomto čase je potrebná veľmi hospicová podpora, inými slovami - pomoc na konci života. Je to však nevyhnutné iba pre tých pacientov, ktorí trpia. Aj keď je ťažké si predstaviť zomierajúceho, ktorého to vôbec nebojí. Ale možno existujú nejaké ...

Skupiny pacientov, ktoré potrebujú pomoc
- ľudia so zhubnými nádormi štvrtého stupňa;
- pacienti s AIDS pokračujúci v terminálnom štádiu;
- ľudia s ne onkologickými progresívnymi chronickými ochoreniami, ktoré majú konečné štádium vývoja (pľúcne, obličkové, srdcové, zlyhanie pečene v štádiu dekompenzácie, komplikácie obehových porúch v mozgu, roztrúsená skleróza).
Hospicová starostlivosť sa poskytuje tým, ktorých priemerná dĺžka života nepresahuje tri až šesť mesiacov, ak je zrejmé, že pokusy o liečbu už nie sú vhodné, ak sa u pacienta objavia príznaky vyžadujúce osobitnú starostlivosť a symptomatická liečba s využitím osobitných znalostí a zručností.
Podporné formuláre
Postup pri poskytovaní paliatívnej starostlivosti sa môže líšiť. Každá krajina má svoj vlastný plán. WHO odporúča dve možnosti podpory: stacionárne a domáce. Špecializované inštitúcie poskytujúce paliatívnu starostlivosť sú hospice a oddelenia založené na onkologických ambulanciách, všeobecné nemocnice a nemocnice sociálnej starostlivosti. Domácu podporu poskytujú špecialisti na terénne služby, ktorí pôsobia ako nezávislé štruktúry alebo divízie 
Pretože väčšina ľudí dáva prednosť tomu, aby zvyšok života strávili doma, zdá sa byť vhodnejšie vyvinúť druhú možnosť paliatívnej starostlivosti. V Rusku však drvivý počet takýchto pacientov zomiera v nemocniciach, pretože doma si príbuzní nemôžu vytvárať podmienky na ich údržbu. V každom prípade je výber na pacientovi.